O MPOX, mais conhecido como varíola dos macacos, é uma doença viral zoonótica que se tornou cada vez mais significativa nos últimos anos. Foi identificada pela primeira vez em macacos de laboratório em 1958, daí o nome “varíola dos macacos”. No entanto, é importante notar que, ao contrário da varíola humana, o MPOX é transmitido principalmente de animais para humanos, embora a transmissão de pessoa para pessoa também seja possível. Desta forma, compreender o vírus, seus mecanismos de transmissão e estratégias preventivas é crucial para o manejo e controle dos surtos.
As origens da Varíola dos Macacos remontam à África Central e Ocidental, onde se acredita que o vírus seja endêmico. Primatas e pequenos roedores, como esquilos, são considerados os principais reservatórios do vírus. O primeiro caso humano registrado de MPOX ocorreu em 1970 na República Democrática do Congo. Desde então, casos esporádicos têm sido relatados em toda a África, com surtos ocasionais fora do continente.
Da mesma forma, a história do vírus está entrelaçada com a da varíola humana, pois ambos pertencem ao gênero Orthopoxvirus. Após a erradicação global da varíola em 1980, a preocupação com outros Orthopoxvirus, incluindo o MPOX, cresceu. Essa preocupação deve-se, em grande parte, ao fato de que a cessação dos programas de vacinação contra a varíola deixou as populações mais suscetíveis a outros vírus relacionados, como o MPOX.
O MPOX é transmitido principalmente através do contato direto com sangue, fluidos corporais ou lesões cutâneas de animais infectados. Essa transmissão zoonótica está mais comumente associada ao manuseio ou consumo de carne de caça em regiões endêmicas. Pelo contrário, a transmissão de pessoa para pessoa ocorre através de gotículas respiratórias durante contato face a face prolongado, bem como através do contato direto com objetos contaminados, como roupas de cama ou vestuário.
Além disso, é importante notar que o vírus pode ser transmitido da mãe para o feto através da placenta, levando ao MPOX congênito. Embora rara, essa forma de transmissão ressalta a importância de mulheres grávidas tomarem precauções extras para evitar a exposição ao vírus.
Em resumo, a transmissão do MPOX pode ser dividida em duas categorias principais: zoonótica e de pessoa para pessoa. Enquanto a transmissão zoonótica continua sendo o principal modo de infecção, o potencial de disseminação entre humanos, particularmente em ambientes de saúde, não deve ser subestimado. Portanto, medidas rigorosas de controle de infecção são essenciais para prevenir a disseminação do vírus.
As manifestações clínicas do MPOX são semelhantes às da varíola humana, embora geralmente menos graves. O período de incubação do vírus varia de 7 a 14 dias, após o que sintomas como febre, dor de cabeça, dores musculares e dor nas costas podem aparecer. Após o início da febre, uma erupção cutânea geralmente se desenvolve, começando no rosto e se espalhando para outras partes do corpo.
À primeira vista, a erupção cutânea pode assemelhar-se à da catapora ou sífilis, tornando o diagnóstico clínico desafiador. No entanto, a progressão da erupção de máculas para pápulas, vesículas e, eventualmente, crostas é característica do MPOX. Da mesma forma, a linfadenopatia, ou inchaço dos linfonodos, é uma característica distintiva do MPOX, ajudando a diferenciá-lo da varíola humana.
Como resultado da resposta imune, as lesões eventualmente crostam e caem, com recuperação completa geralmente ocorrendo dentro de 2 a 4 semanas. No entanto, em alguns casos, particularmente em indivíduos com sistemas imunológicos enfraquecidos, podem surgir complicações como infecções bacterianas secundárias, dificuldade respiratória e encefalite.
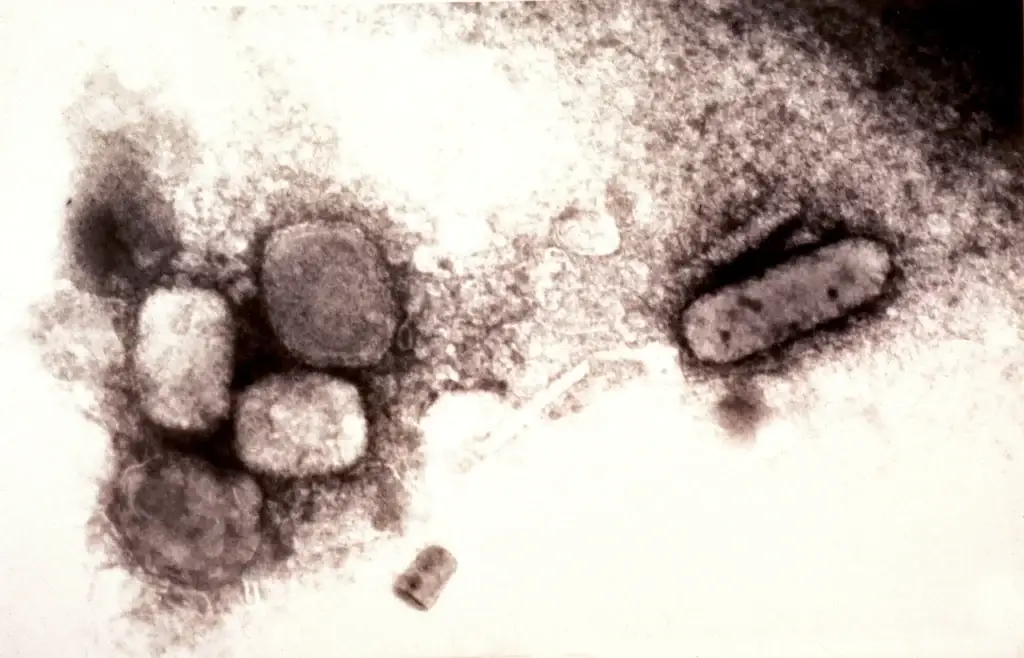
O diagnóstico de MPOX é feito principalmente com base na apresentação clínica do paciente, particularmente a erupção cutânea característica e a linfadenopatia. A confirmação laboratorial pode ser obtida através de testes de reação em cadeia da polimerase (PCR), que detectam o DNA do vírus em amostras clínicas. Em contraste com outros métodos de diagnóstico, o PCR é altamente específico e é considerado o padrão ouro para o diagnóstico de MPOX.
O tratamento para MPOX é amplamente de suporte, pois não existem medicamentos antivirais específicos aprovados para a doença. Geralmente, é recomendado que os pacientes descansem, mantenham-se hidratados e usem analgésicos para aliviar os sintomas. Em casos graves, pode ser necessário hospitalização para gerenciar as complicações. Além disso, a vacina contra a varíola tem demonstrado oferecer proteção cruzada contra o MPOX e pode ser administrada a indivíduos com alto risco de exposição.
Prevenir a disseminação do MPOX requer uma abordagem multifacetada, focando tanto em medidas individuais quanto em saúde pública. Em primeiro lugar, evitar o contato com animais selvagens, particularmente em regiões endêmicas, é crucial para reduzir o risco de transmissão zoonótica. Isso inclui abster-se de caçar, manusear ou consumir carne de caça.
Em segundo lugar, em ambientes de saúde, protocolos rigorosos de controle de infecção devem ser implementados para evitar a transmissão nosocomial. Isso inclui o uso de equipamentos de proteção individual (EPI), como luvas e máscaras, bem como a desinfecção adequada de superfícies e equipamentos. Pacientes com suspeita ou confirmação de MPOX devem ser isolados para evitar a disseminação do vírus para outros.
Além disso, a educação em saúde pública desempenha um papel vital na prevenção de surtos de MPOX. Aumentar a conscientização sobre as vias de transmissão, sintomas e medidas preventivas pode ajudar as pessoas a se protegerem e reduzir a disseminação do vírus. Nesse sentido, o engajamento e a educação da comunidade são componentes-chave de qualquer estratégia eficaz de prevenção do MPOX.
Existem dois principais grupos de vírus MPOX, diferenciados por suas características genéticas e localização geográfica. O primeiro grupo é mais comum em países da África Central e apresenta uma taxa de mortalidade aproximada de 10%. Já o segundo grupo, encontrado principalmente na África Ocidental, possui uma taxa de letalidade significativamente menor, em torno de 1%. As análises genômicas, ainda em fase inicial, indicam que o vírus detectado fora da África pertence ao grupo menos letal.
Apesar do baixo risco, complicações podem surgir, especialmente infecções bacterianas secundárias na pele ou nos pulmões, que podem progredir para sepse e morte. Além disso, há a possibilidade de o vírus atingir o sistema nervoso central, resultando em encefalite, uma inflamação cerebral grave.
O impacto global do MPOX tem sido relativamente limitado em comparação com outras doenças infecciosas emergentes. No entanto, o potencial para surtos maiores, particularmente em áreas onde o vírus não é endêmico, continua sendo uma preocupação. Nos últimos anos, casos de MPOX têm sido relatados nos Estados Unidos, no Reino Unido e em outros países não endêmicos, frequentemente ligados a viagens ou à importação de animais de regiões endêmicas.
Em resposta a esses surtos, organizações internacionais de saúde, como a Organização Mundial da Saúde (OMS), emitiram diretrizes para a detecção, prevenção e controle do MPOX. Essas diretrizes enfatizam a importância da vigilância, resposta rápida e colaboração internacional na gestão dos surtos de MPOX.
Além disso, a pesquisa sobre o MPOX continua a avançar, com estudos focados no desenvolvimento de vacinas e tratamentos antivirais. Embora a vacina contra a varíola ofereça alguma proteção, há um interesse contínuo em desenvolver uma vacina especificamente para o MPOX, bem como explorar agentes antivirais que possam ser eficazes contra o vírus.
A Organização Mundial da Saúde declarou que um surto de MPOX na África é uma emergência global de saúde pública. A OMS alertou para a transmissão rápida de uma nova variante do vírus que se espalhou na República Democrática do Congo e, agora, está presente em mais de dez países africanos.
Em conclusão, o MPOX, ou varíola dos macacos, é uma doença viral que, embora semelhante à varíola humana, possui características e vias de transmissão distintas. Compreender as origens, manifestações clínicas e métodos de transmissão é essencial para prevenir e controlar os surtos.